Ettkammerhjerte
Ettkammerhjerter er også kalt univentrikulære hjerter. Navnet peker på at dette er hjerter som bare har ett hjertekammer. Man bruker begrepet i praksis når hjertet bare har ett funksjonelt hjertekammer.
Det finnes mange ulike anatomiske varianter av ettkammerhjerte, og det er lett å snuble i alle de vanskelige ordene som brukes i barnehjertemedisinsk hverdag.
Fosterutvikling og anatomi
Hjertet dannes tidlig i svangerskapets første trimester, nærmere bestemt i fosterets første levemåned. Hjertet er nå bittelite, og vil frem til fødselen gjennomgå en kraftig vekst.
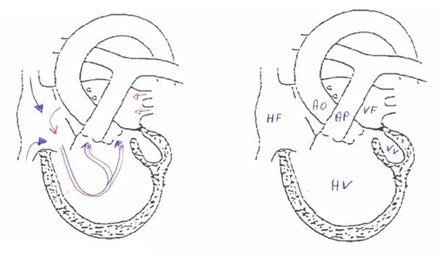
Hvis kun ett av hjertekamrene er forbundet med forkamrene, vil dette hjertekammeret i fosterlivet få mye blod, det vil vokse og bli stort.
Det andre kammeret vil få lite blod, stoppe i vekst og som regel bli så lite at det ikke er stort nok til å kunne pumpe blodet alene til lungene eller til kroppen.
Anatomisk sett kan det være at en av klaffene mellom forkamrene og hovedkamrene mangler (tricuspidalatresi eller mitralatresi), eller at begge klaffene åpner inn til kun det ene av hjertekamrene (dobbelinnløp venstre ventrikkel, eller dobbelinnløp høyre ventrikkel, eller ubalansert atrioventrikulær septumdefekt).
Det kan også forekomme en alvorlig tranghet i en av klaffene mellom forkamrene og hjertekamrene, som gjør at det aktuelle hjertekammeret får for lite blod til å kunne utvikle seg normalt.
Det er fyllingen av blod til hjertekamrene når hjertet slapper av (diastolisk fylling) som ser ut til å gi vekst, ikke blodet som passerer hjertekammeret når hjertet trekker seg sammen (systolisk blodstrøm).
En annen anatomisk mulighet, er at en av arterieklaffene ikke åpner seg (aortaatresi eller pulmonalatresi) eller har en alvorlig tranghet (aortastenose eller pulmonalstenose).
Da vil det aktuelle kammeret kunne få for lite passasje av blod i fosterlivet, og kan utvikle seg så dårlig at det blir for lite til noen gang å kunne pumpe blodet alene til lungene eller til kroppen.
Hvis venstre hjertekammer er for lite, kalles dette «hypoplastisk venstre ventrikkel», hvis høyre hjertekammer er for lite, kalles det «hypoplastisk høyre ventrikkel».
Ettkammerhjerter, eller univentrikulære hjerter, er altså en samlebetegnelse på mange ulike hjertefeil. Fellesnevneren er at bare ett av hjertekamrene er i stand til å kunne jobbe slik som begge hjertekamrene egentlig skal gjøre.
Hvordan oppdager man at barnet har et ettkammerhjerte?
Dette er en av de tilstandene som kan oppdages før fødsel ved en ultralydundersøkelse.
Etter som utstyr bedres og man ved svangerskapskontrollene faktisk ser etter hjertefeil, vil de fleste ettkammerhjerter oppdages før fødsel.
Når det oppdages at fosteret har et univentrikulært hjerte, anbefales det at fødselen skjer ved Oslo Universitetssykehus fordi det kan være aktuelt med inngrep allerede i nyfødtperioden.
En detaljert anatomisk diagnose vil ofte foreligge først etter fødsel. Eventuelt svangerskapsavbrudd blir også diskutert med foreldrene.
Dersom hjertefeilen ikke er oppdaget før fødselen, vil den kunne oppdages ved nyfødtscreening med pulsoksymeter.
Alle barn som fødes i Norge undersøkes nå med et pulsoksymeter i løpet av de første levetimene. Dette er et enkelt apparat der man setter en måleenhet på barnets fot for å måle oksygenmetning i barnets blod.
Man bruker en lyskilde, og undersøkelsen gir ingen smerter for barnet. Hvis metningen er mindre enn 95 prosent, må man gå videre; først kontrollere om det er riktig, deretter finne årsaken til unormalt lav metning.
Det hender at denne screeningen er normal, selv om barnet har ettkammerhjerte. Ofte vil barnet heller ikke ha bilyd, og vil kunne virke friskt ved legeundersøkelsen som gjøres på alle barn før hjemreise fra barsel.
Det er først når barnet blir sykt av sin hjertefeil at symptomene kommer til uttrykk og diagnosen kan stilles. Symptomer som rask pust, ernæringsproblemer med vektstagnasjon og kalde hender og føtter kan være tidlige tegn før barnet blir alvorlig sykt.
Som regel skjer dette i løpet av de første leveukene og etter at familien har reist hjem fra sykehuset.
Hvordan har barnet det etter fødsel?
Som regel har barnet hatt normal tilvekst før fødsel og greier seg overraskende bra de første timene.
Går det for lite blod til lungene, vil barnet ha mørkere hudfarge på grunn av lav oksygenmetning i blodet. Går det for mye blod til lungene, vil barnet puste fortere enn normalt.
Alle fostre har en ekstra blodåre som kan føre blodet direkte fra lungepulsåren til hovedpulsåren til kroppen (ductus arteriosus).
Denne har normalt ingen funksjon etter at barnet er født, og lukker seg i løpet av de første levedøgn, noe senere hvis barnet har en alvorlig hjertefeil. At ductus lukker seg kan få dramatiske følger hvis barnet har et univentrikulært hjerte.
Barnet kan da bli alvorlig sykt, enten fordi det går altfor lite blod til lungene (svært lav oksygenmetning), eller det går for lite blod til kroppen (sirkulatorisk sjokk).
Behandling
Verktøykassen er ikke tom, men det er begrensninger for hva som kan gjøres med et univentrikulært hjerte. Man kan for eksempel ikke lage et nytt hjertekammer som erstatning for det som er for lite.
De fleste av disse barna kan gis tilbud om et behandlingsprogram, der de ender opp med at det hjertekammeret som er godt utviklet, pumper blod til kroppen, mens blodet fra kroppen renner utenom hjertet til lungene (Fontan sirkulasjon).
Det er imidlertid noen forutsetninger for at dette skal kunne gi en god nok sirkulasjon for et normalt aktivt liv:
- Det er nødvendig at det «gode» hjertekammeret har en god funksjon. Klaffene som hjertekammeret er avhengig av, bør ikke ha for stor lekkasje. Hjertemuskelen bør ha god funksjon. Det bør ikke være hindringer for blodstrømmen i den delen av hjertet som skal brukes.
- Blodet som kommer fra kroppen må kunne renne fritt og lett igjennom lungene. Hvis de små lungeblodårene er for trange, kan det føre til at det ikke er mulig å opprette en Fontan-sirkulasjon.
Prognose
De som har en «god Fontan», som gjelder mange, kan ha et aktivt og normalt liv, og de føler seg ikke syke. De har et normalt liv med familie og venner.
De har ingen store begrensninger eller problemer i hverdagen. Men det er noen begrensninger og problemer, også for dem som har en «god Fontan».
Ved arbeidsfysiologiske tester, vil man som regel se at maksimal yteevne ligger under det man forventer for friske barn på samme alder. Flere enn ellers friske barn, vil trenge ekstra hjelp på skolen.
Barna bør stå på blodfortynnende medikamenter (acetylsalisylsyre eller marevan) for å hindre blodpropp. Rundt en av fem får en eller annen gang blodpropp, og det er viktig å stå på forebyggende behandling.
Barna må gå til regelmessige kontroller hos en barnehjertelege for å vurdere hvordan det går og om det kreves spesielle tiltak.
De som ikke har en «god Fontan», vil kunne oppleve flere medisinske problemer. Sviktende hjertefunksjon kan blant annet gi redusert utholdenhet og behov for hjertesviktmedisiner.
Proteintapende tarm kan forekomme, noe som vil gi ubehag og dårlig tilvekst. Noen får leverproblemer.
I mer alvorlige tilfeller av sviktende Fontan-sirkulasjon, kan hjertetransplantasjon være eneste kirurgiske behandlingstilbud.
Hjerterytmeforstyrrelser er vanligere jo eldre barnet blir. Enten ved for lav hjertefrekvens, som kan gi behov for pacemaker, eller ved anfall med for høy hjertefrekvens.
Anfall med for høy hjertefrekvens kan som regel forebygges med medisiner eller ved kateterbehandling.
Kjente problemstillinger
Noen kan plages av den psykiske belastningen det er å leve med en alvorlig hjertefeil. De kan oppleve at det er vanskeligere å takle livet etter at de har blitt voksne. Noen vil ha et sterkt ønske om å få egne barn.
Svangerskap og fødsel innebærer imidlertid økt risiko for sykdom og død, og pasienter med Fontan-sirkulasjon må være forberedt på å få tilbakemelding om at graviditet ikke er tilrådelig av helsemessige årsaker.
I voksen alder kan noen være plaget av hjertearytmier og økende hjertesvikt, og alle vil ha behov for regelmessige kontroller hos hjertelege med spesiell erfaring med voksne med medfødt hjertefeil. Av og til kan relativt enkle inngrep med et kateter eller en endring av medikasjon være til stor hjelp.
Det må også understrekes at mange har et fint liv. De har ingen store problemer i hverdagen. Mange skaffer seg en utdannelse, får et arbeid de trives med og opplever ikke begrensninger eller problemer på grunn av sin hjertefeil.
Denne artikkelen er utarbeidet av overlegene Leif Brunvand og Henrik Brun, ved Barnehjerteseksjonen på Oslo Universitetssykehus, Rikshospitalet
Kvalitetssikret og utfyllende informasjon fra eksterne kilder.

